Поиск по библиотеке
Результаты поиска
-
Факторы риска развития хронического эндометрита у женщин с репродуктивными нарушениямиВоспалительные заболевания репродуктивной системы продолжают занимать одно из первых мест среди причин нарушений репродуктивной функции. Отмечена высокая частота хронического эндометрита у женщин с репродуктивными нарушениями и в современных условиях не имеет тенденции к снижению. Исследование посвящено анализу данных анамнеза 60 женщин с хроническим эндометритом и нарушением репродуктивной функции. Пациентки, обратившиеся к врачу по поводу репродуктивных нарушений, проходили комплексное обследование. В нее вошли данные анамнеза, общего клинические и гинекологические исследования, лабораторные и инструментальные методы. Верификация диагноза хронического эндометрита проводили по результатам гистологического исследования эндометрия. В группе женщин с хроническим эндометритом 56 % (34) женщин предъявляли жалобы на невынашивание беременности, у 20 % (12) было диагностировано первичное бесплодие, у 24 % (14) – вторичное бесплодие. Выявлено, что у больных хроническим эндометритом среди соматической патологии преобладают заболевания желудочно-кишечного тракта, почек и верхних дыхательных путей. Высота процент женщин имели урогенитальные инфекции в прошлом. Эти инфекции определялись у 49 % (29) женщин, у 65 % (39) из них была моноинфекция. Среди возбудителей преобладали хламидиоз, трихомониаз и вирусные инфекции. Женщинам с хроническим эндометритом чаще выполнялись оперативные вмешательства на органах брюшной полости. Процент женщин 56 % (34) с показаниями к выскабливанию матки по поводу прерванной беременности (после самопроизвольного аборта или неразвивающейся беременности) высок, из них 25 % (15) имели как невынашивание, так и неразвивающуюся беременность в анамнезе и у 20 % (12) пациенток было от 2 до 4 выскабливаний полости матки. Процент осложненных родов и абортов составил 28 % (17).
Журнал проблемы биологии и медицины -
Оптимизация хирургического лечения застарелых передне-медиальных вывихов головки лучевой кости у детей
Каталог диссертаций и авторефератовЛечение повреждений локтевого сустава у детей сегодня остается одной из самых сложных и совершенно нерешенных проблем современной травматологии. Среди травм локтевого сустава, застарелые вывихи головки лучевой кости, по мнению нескольких авторов, является одной из серьезных патологий, «…встречается в 1,9-2,7% случаев от всех повреждений в области локтевого сустава». Зачастую у детей вывихи головки лучевой кости диагностируются поздно, что приводит к развитию таких осложнений как контрактура и вальгусная деформация локтевого сустава. Риск возникновения рецидива вывиха большой, что представляет большую сложность лечения больных с застарелыми вывихами головки лучевой кости.
На сегодняшний день в мире разрабатываются различные виды хирургических методов лечения. Причинами неудовлетворительных результатов являются давность полученной травмы, структурные изменения локтевого сустава и проблема пластики кольцевидной связки. Разрабатываются различные методы восстановления функций локтевого сустава, в том числе и при застарелых вывихах головки лучевой кости. Предлагаются различные способы восстановления кольцевидной связки головки лучевой кости. Следовательно, реализация этих методов проводится путем дополнительных разрезов для аутопластики кольцевидной связки, высокой травматичностью операций, длительность послеоперационного реабилитационного периода, возникновения остаточных осложнений после восстановления функций локтевого сустава и продления нетрудоспособности. Применение консервативного метода при лечении застарелых вывихов головки луча во многом приводит к неудачным результатам, а резекция лучевой головки неизбежна для коррекции дисфункции, поэтому ранняя диагностика и своевременное вмешательство имеют решающее значение для эффективного результата лечения застарелых вывихов головки луча. Что касается других сочленений локтевого сустава частота диагностических ошибок и осложнений после хирургического лечения лучелоктевого сочленения занимает высокое место.
В нашей стране принимаются масштабные меры по улучшению качества медицинской помощи, кроме того и высокотехнологичной медицинской помощи. К ним относятся такие важные поставленные задачи, как «…формирование здорового образа жизни и повышение уровня задачи, как активности населения…». Одним из актуальных направлений исследования является улучшение специализированной медицинской помощи, кроме того улучшение методов диагностики и лечения, профилактика осложнений, внедрение современных технологий, а также улучшение качества своевременного оказания медицинской помощи пациентам. Диссертационная работа служит для выполнения в определенной степени задач, Указом ПФ - 4947 от 7 февраля 2018 года утверждена "Стратегия действий по дальнейшему развитию Республики Узбекистан", № УП-4985 от 16 марта 2017 г. "О мерах по дальнейшему совершенствованию системы неотложной медицинской помощи", Указом Президента Узбекистана от 20 июня 2017 года № ПП - 3071 "О мерах по дальнейшему развитию оказания специализированной медицинской помощи в 2017-2021 годах", «О мерах по дальнейшему повышению качества медицинской помощи оказываемой населению» ПП-5198 от 26 июля 2021 года, кроме того, помимо других нормативных и правовых актов, касающихся данной сферы деятельности.
Соответствие темы диссертации приоритетным направлениям развития науки и технологий республики. Исследование в диссертационной работе выполнено в соответствие с приоритетным направлением развития науки и технологий республики IV. «Медицина и фармакология».
Степень изученности проблемы. Застарелые вывихи головки лучевой кости не редко становятся причиной нарушения функции всей верхней конечности и в частности локтевого сустава. Кроме того, более 17% случаев застарелый вывих головки лучевой кости приведет к вальгусной и атипичной деформациям локтевого сустава (Bae DS, Shah AS, Kalish LA, etal. 2013.). В настоящее время существуют различные методики, которые позволяют восстановить структуры поврежденных связок и обеспечить работоспособность в локтевом суставе. Okechukwu E. Nwoko., Priyesh P. Patel (2013) для восстановления кольцевидной связки предложили использовать дистальное сухожилие поверхностной головки плечевой мышцы. E.Itadera, K.Ueno (2014) предлагали восстановления кольцевидной связки с использованием сухожилия длинной ладонной мышцы.
В Узбекистане проведен ряд научных исследований по лечению застарелых вывихах головки лучевой кости. Вопрос вправления или удаления головки лучевой кости, на прямую связана степени сохранности сферичности головки лучевой кости и отсутствие объемной деформации лучевой вырезки. В случаях, когда вправлению препятствует деформация локтевой кости то, последнего корригируют, а когда имеется место избыточного роста лучевой кости его остеотомируют и удлиняют (Байимбетов Г.Дж., Эдилов У.А., Ходжанов И.Ю., Умаров Ф.Х., Шоматов Х.Ш., Ни Г.В., Касымов Х.А. 2020). По мнению авторов, основными причинами застарелых вывихов головки лучевой кости являются: последствия перелома Монтеджи – оставшаяся деформация локтевой кости и укорочение локтевой кости, деформация головки лучевой кости, которые возникают в процессе роста ребенка в условиях невправленной головки лучевой кости. Поэтому развившиеся анатомо-морфологические изменения в локтевом суставе требуют исправлению оси руки, взаимоотношений костей предплечья и локтевого сустава. Это обеспечивает стабилизации вправленной головки лучевой кости (И.Ю.Ходжанов, Г.Дж.Байимбетов, У.А.Эдилов, 2021),а также авторами предлагается пластика кольцевидной связки лоскутом образованной из сухожилия m.anconeus.
В настоящий период в мире продолжаются исследования по восстановлению кольцевидной связки при застарелых вывихах головки лучевой кости. T. Hatta, K.Shinagawa (2019) модифицировали способа E.Itadera, K.Ueno и использовали для восстановления кольцевидной связки сухожилие длинной ладонной мышцы (palmaris longus tendon) при вывихах головки лучевой кости. А также Mohan Kumar EG, Yatisha Kumar GM (2019) реконструировали кольцевидную связку с помощью центрального трицепса и закрепили ее к локтевой кости. Однако в большинстве случаев многие предложенные методики являются травматичными, в особенности те, которые используют пластику аутосухожилиями. Таким образом, поиск и усовершенствование способа пластики кольцевидной связки для оптимизации хирургического лечения застарелых вывихов головки лучевой кости и разработки мер по предотвращению возможных рецидивов является важной с практической точки зрения проблемой.
Связь диссертационного исследования с планами научноисследовательских работ высшего образовательного учреждения, где выполнена диссертация. Диссертационная работа ведется в рамках научноисследовательского плана Самаркандского государственного медицинского университета по проекту на тему «Разработка внешнего аппарата для лечения переломов и вывихов костей предплечья у детей".
Цель настоящего исследования улучшение результатов хирургического лечения застарелых передне-медиальных вывихов головки лучевой кости у детей на основе усовершенствования способа хирургического лечения. Зaдaчи исследoвaния: оценить клинические и рентгенологические особенности локтевого сустава при застарелых передне-медиальных вывихах головки лучевой кости. оценить патоморфологическое состояние капсулы локтевого сустава при застарелых передне-медиальных вывихах головки лучевой кости на основе проведения гистологических исследований.
разработать способ восстановления кольцевидной связки при застарелых
передне-медиальных вывихах головки лучевой кости.
разработать оценочную шкалу для изучения результатов хирургического
лечения больных в отдаленном периоде.
Объектом исследования являлись 83 больных с застарелыми переднемедиальными вывихами головки лучевой кости, пролеченных в отделении последствий травм детского возраста Самаркандского филиала РСНПМЦ травматологии и ортопедии за период 2017-2020 гг.
Предмет исследования составляют результаты хирургического лечения разработанным способом пластики кольцевидной связки у пациентов с застарелыми передне-медиальными вывихами головки лучевой кости.
Методы исследования. Клинические, инструментальные (рентгенография, магнитно-резонансная-томография, ультразвуковая), гистологические и статистические методы.
Научная новизна исследования заключается в следующем:
доказана гистологическим исследованием что, при повреждениях с давности до 1 месяца передняя стенка капсулы сустава тонкая и эластичная, которая легко растягивается, а с 3 месячной давности повреждения она утолщается, рубцуется и образует фиброзную ткань; доказано возможность использования фиброзно-измененной капсулы сустава для пластики кольцевидной связки при хирургическом лечении застарелых передне-медиальных вывихов головки лучевой кости с 3 месячной давности повреждения; обоснованатактика хирургического лечения застарелых передне-
медиальных вывихах головки лучевой кости в зависимости от деформации костей предплечья; доказана прямая связь результатов хирургического лечения застарелых передне-медиальных вывихах головки лучевой кости в зависимости от давности повреждения. Практические результаты исследования:
обосновано что применение предложенной схемы рентгенологического исследования при застарелых передне-медиальных вывихах головки лучевой кости, позволяет определить оптимальную тактику лечения; определены гистологические изменение капсулы сустава при застарелых передне-медиальных вывихах головки лучевой кости в зависимости от давности полученной травмы и возраста ребенка; доказано что разработанный способ капсулопластики кольцевидной связки при лечении застарелых передне-медиальных вывихах головки лучевой кости, позволяет удерживать головку лучевой кости во вправленном положении и способствовать получению отличных и хороших результатов в отдаленном периоде; использование оценочной шкалы для изучения результатов хирургического лечения повреждений локтевого сустава, где учитывается анатомо-функциональные особенности локтевого сустава, позволило оценить отдаленные результаты лечения объективно на основе баллов по каждому разделу шкалы. Достоверность результатов исследования:
Достоверность результатов исследования подтверждена примененными современными клинико-инструментальными методами диагностики, результатами хирургического лечения и статистическими методами обработки полученных данных. Все полученные результаты и выводы основаны на принципах доказательной медицины. Научная и практическая значимость результатов исследования.
Научная значимость результатов исследования объясняется гистологическим исследованием передней стенки капсулы сустава, которая в норме достаточно тонкая и эластичная, легко растягивается, а при застарелых случаях она утолщается, рубцуется и образуется фиброзная ткань. Из фиброзно-измененной капсулы сустава восстанавливается кольцевидная связка головки лучевой кости и на основе рентгенологических изменений лучевой и локтевой костей определяется тактика лечения, которая снижает вероятность различных осложнений и значительно сокращает рецидивов.
Практическая значимость работы объясняется разработкой и внедрением оценочной шкалы для определения результатов хирургического лечения повреждений в области локтевого сустава, что приводит к значительному снижению частоту рецидивов и уменьшить сроки стационарного лечения.
Внедрение результатов исследования. На основании полученных научных результатов по оптимизацию хирургического лечения застарелых передне-медиальных вывихов головки лучевой кости у детей:
по результатам разработки способа пластики кольцевидной связки получен патент на изобретение от Агентства интеллектуальной собственности Российской Федерации «Способ хирургического лечения застарелого передне-медиального вывиха головки лучевой кости у детей капсулопластикой» (патент № 2749870 от 17.06.2021 г.). Полученные результаты позволили, улучшить результаты хирургического лечения, соратить срок пробивания в стационаре и после операционного реабилитационного периода; по результатам научных исследований по хирургическому лечению застарелых передне-медиальных вывихов головки лучевой кости утверждены методические рекомендации «Хирургическое лечение застарелых вывихов головки лучевой кости у детей» (Заключение Министерства здравоохранения Республики Узбекистан8 н-з/81 от 21февраля 2022 года). Полученные результаты позволили улучшить качество ранней диагностики и лечения больных с застарелыми передне-медиальными вывихами головки лучевой кости у детей; по результатам научных исследований по хирургическому лечению застарелых передне-медиальных вывихов головки лучевой кости утверждены методические рекомендации «Заключение Министерства здравоохранения Республики Узбекистан8 н-з/289 от 31августа 2021 года). Полученные результаты позволили улучшить качество ранней диагностики и лечения больных с застарелыми передне-медиальными вывихами головки лучевой кости у детей;
Научные результаты внедрены в практическую деятельность здравоохранения (Заключение Министерства здравоохранения 08-32955 от 24 октября 2022 года), в частности, Самаркандский филиал Республиканского специализированного научно-практического медицинского центра травматологии и ортопедии, Бухарский филиал Республиканского научного центра экстренной медицинской помощи, Самаркандской областной детской многопрофильной медицинском центре. Предложенная методика лечения застарелых передне-медиальных вывихов головки лучевой кости у детей позволила сократить частоту рецидивов, увеличить отличные и хорошие результаты с 75,6% до 92,9%.
Апробация результатов исследования. Основные результаты исследования обсуждены на 4 научно-практических конференциях, в том числе на 2 международных и на 2 республиканских.
Опубликованность результатов исследования. По теме диссертационной работы опубликовано 16 научных работ, из них 7 журнальных статей, в том числе 4 в республиканских и 3 в зарубежных журналах, рекомендованных Высшей аттестационной комиссией Республики Узбекистан.
Объем и структура диссертации. Диссертация состоит из введения, 5 глав, заключения, выводов, практических рекомендаций, списка использованной литературы и приложений. Объем диссертации составляет 109 страниц. -
Роль полиморфных генов матрикснных металлопротеиназ и ее тканевых ингибиторов при хроническом нефритическом синдроме у детей
Каталог диссертаций и авторефератовАктуальность и востребованность темы диссертации. На сегодняшний день хронический нефритический синдром является одним из наиболее тяжелых заболеваний почек у детей, характеризующимся быстрым прогрессированием и развитием множества осложнений. По данным Всемирной организации здравоохранения (ВОЗ), «…хронический нефритический синдром занимает 2-е место среди основных форм патологии почек, характерных для детского возраста, и в последние 10 лет заболеваемость хроническим нефритическим синдромом неуклонно прогрессирует и составляет 36,8% всех заболеваний почек .»[1] В настоящее время в связи со сложностью ранней диагностики заболевания у больных с хроническим нефритическим синдромом трудно прогнозировать продолжительность, своевременно их выявить и выбрать наиболее адекватный метод для полноценной реализации лечебно-диагностического процесса, определения оптимальных сроков их применения и лечения больных с данными заболеваниями. Оценка результатов - проблема, требующая решения в практике нефрологии. Если эту патологию вовремя не диагностировать и не лечить, она может привести к тяжелым последствиям, инвалидности и огромным затратом, диализу и трансплантации почек. Хронический нефритический синдром у детей имеет медицинское и социальное значение, при этом возникают различные представления о патогенезе заболевания, взаимосвязи иммунной системы организма, неблагоприятном прогнозе, трудностях диагностики и лечения.
Во всём мире проводится ряд научных исследований, направленных на совершенствование механизмов развития хронического нефритического синдрома у детей, методов диагностики, лечения и профилактики на ранней стадии. В этом отношении определение клинико лабораторных характеристик хронического нефритического синдрома у детей, своевременная диагностика, оценка факторов, способствующих развитию данного заболевания, определение роли аллеля и генотипа полиморфных генов, принадлежащих к группе металлопротеиназ, и проведение научных исследований, направленных на изучение связи между концентрацией Цистатин С в сыворотке крови является своеременным.
В нашей стране реализуются комплексные меры, направленные на развитие медицинской сферы, в частности, на раннюю диагностику заболеваний почек у детей, совершенствование методов лечения и профилактики заболевания и достигаются определенные результаты. В связи с этим решаются задачи «.повышения эффективности, качества и популярности медицинской помощи, оказываемой населению в нашей стране, а также внедрения высокотехнологичных методов ранней диагностики и лечения заболеваний, создания патронажной службы, поддержка здорового образа жизни и эффективная диагностика заболеваний»2. Исходя из этих задач, определить причины и патогенез развития хронического нефритического синдрома у детей, оценить роль полиморфных генов ММП-9 и его тканевых ингибиторов ТИМП-2 в развитии заболевания, доказать наличие изменение полиморфных генов и то, что это приводит к хронической форме, изменение количества цистатина С и обосновав его место в ранней диагностике, позволяет снизить инвалидизацию и смертность за счет разработки индивидуально дифференцированных программ лечения и профилактики.
Данное диссертационное исследование основано на Указе Президента Республики Узбекистан № ПФ-60 от 28 января 2022 года «О Стратегии развития Нового Узбекистана на 2022-2026 годы», Указе Республики Узбекистан № ПФ-5590 от 7 декабря 2018 года «Коренное совершенствование системы здравоохранения Республики Узбекистан». Постановление Президента Республики Узбекистан от 28 июля 2021 года № PQ-5199 «О мерах по дальнейшему совершенствованию системы специализированных медицинская помощь в сфере здравоохранения» и другие нормативно-правовые документы, относящиеся к этой деятельности, служат в определенной мере для реализации поставленных задач.
Соответствие исследования ведущем направлениям научно-исследовательских работ в республике Узбекистан. Данное исследование выполнена соответствии VI «Медицина и фармакология» с существенным направлением развития науки и технологий республики Узбекистан.
Степень изученности проблемы. В настоящее время хронический нефритический синдром часто связывают с развитием хронического гломерулонефрита, протекающего тяжело и вызывающего множество осложнений (Макарова Т.П., 2019). Согласно по МКБ-10 хроническому нефритическому синдрому присвоен код N03. Авторы показали, что хронический нефритический синдром и хронический гломерулонефрит определяются одним кодом (№ 03) по МКБ. Поскольку морфологическая форма хронического гломерулонефрита различна, точно диагностировать его можно только при биопсии. Поэтому в ближайшие 5 лет используется термин «хронический нефритический синдром» (Н.П. Шабалов-2019).
По данным литературы, механизм развития гломерулярной патологии в первую очередь является результатом генетической слабости Т-клеток иммунной системы. В конечном итоге это приводит к нарушению процессов восстановления отделов почки, т. е. проявляется в последующем изменении антигенной структуры нефрона и образовании иммунных комплексов. При этом скорость распространения иммунных комплексов в клетке приводит к тому, что вопрос о патогенезе нефритического синдрома остается открытым (Вялкова А.А. 2019). В развитии хронического нефритического синдрома важны три основных механизма: иммунный, гемодинамический и метаболический . Однако наиболее важным в развитии нефритического синдрома является первый из этих факторов, и только в 90-е годы были подтверждены сообщения об обнаружении иммунных комплексов в клубочках и периферической крови, была разработана эта концепция, а позднее и теория иммунокомплексного развития гломерулонефрита (Смирнов А.В. 2018).
В последние годы показано, что развитие процесса в патогенезе заболевания локализовано в пораженных участках базальной мембраны клубочка, что большее количество антителопродуцирующих клеток связывается с антигеном и вырабатывает антитела с образованием иммунный комплекс (Крутова А.С. 2020). Кроме того, происходит активация системы комплемента, которая, в свою очередь, привлекает нейтрофилы в клубочки. Нейтрофилы в области базальной мембраны при фагоцитозе комплексов выделяет лизосомальные ферменты, и эти ферменты называются матриксными металлопротеиназами, которые повреждают мембрану (Байко С.В. 2020). Матриксная металлопротеиназа (ММП) стимулирует пролиферацию мезангиальных клеток, в результате чего развивается состояние патологической пролиферации гломерулярных клеток. В настоящее время изучено 28 различных типов матриксных металлопротеиназ, полиморфные гены матричных металлопротеиназ-9 (ММП-9) важны при заболеваниях почек (Чеботарева Н.В. 2018).
В Узбекистане изучено значение иммунной системы в развитии нефритического синдрома, исследование маркеров указывающих на высокий риск развития заболевания, т.е. возникновение стойких склеротических изменений, причиной которая является ранний переход данного организма на искусственное вскармливание, факторы внешней среды, различные аллергены действующих на клеточным уровне (Каримжонов И.А. 2019). Проблема генетической предрасположенности в развитии заболевания, влияния наследственности, в потологический процесс на клеточном уровне до настоящего времени до конца не изучена.
На основании изложенного изучение полиморфных генов ММР-9 и ее тканевых ингибиторов ТИМП-2 у детей с хроническим нефритическим синдромом открывает новые направления диагностики заболевания и позволяет проводить научные исследования, направленные на совершенствование схем лечения.
Связь диссертационного исследования с планами научноисследовательских работ высшего образовательного учреждения, где выполнена диссертация. Диссертационное исследование выполнена в соответствии с планом НИР № 01980006703 «Разработка современных методов диагностики, лечения и профилактики» (2020-2022 гг.), научно-исследовательского проекта Самаркандского государственного медицинского университета
Цель исследования определить значение генетических факторов в развитии хронического нефритического синдрома у детей и уточнить особенности клинического течения.
Задачи исследования: определение клинико лабораторные особенности хронического нефритического синдрома у детей; определение распределения частот аллелей и генотипов полиморфных генов металлопротеиназы-9 (ММП-9) и ее тканевых ингибиторов (ТИМП-2) при хроническом нефритическом синдроме у детей; определение взаимосвязи между аллелью и генотипом полиморфных генов MMP-9, TIMP-2 и концентрацией Цистатин С в сыворотке крови у детей с хроническим нефритическим синдромом; Оценить клинических особенностей хронического нефритического синдрома у детей на основе полиморфных маркеров генов MMP-9 (A-8202G) rs 11697325 и TIMP-2 (C536T) rs 11551797.
Объект исследования: Обследованы 129 больных детей, в возрасте от 5 до 15 лет, находившихся на лечении в нефрологическом отделении а областном детском многопрофильном медицинском центре в период с 2020 по 2022 гг.
Предмет исследования служили венозная кровь, сыворотка и моча больных для общеклинического, лабораторного, биохимического и ПЦР метода генотипирования.
Методы исследования. В исследовании использовали общеклинические, инструментальные, биохимические, турбидометрические, молекулярно-генетические и статистические методы.
Научная новизна исследования заключается в следующем: установлена взаимосвязь между степенью тяжести течения, клиническими проявлениями (постепенность развития, диспепсия, боли в животе) и повышением уровня Цистатина С в крови у детей с хроническим нефритическим синдромом; впервые выявлено, что при хроническом нефритическом синдроме у больных с генотипом ММП-9 (А-8202G) rs 11697325 развитие склеротических очагов за счет усиления процессов пролиферации отягощает клиническое течение заболевания; доказано, что у детей с хроническим нефритическим синдромом полиморфные гены MMP-9 (A-8202G) rs 11697325 и его тканевой ингибитор TIMP-2 (C536T) rs 11551797 являются ранними диагностическими маркерами; впервые доказано прогностическое значение аллелей генов MMP-9 (A-8202G) rs 11697325 и их гомозиготного генотипа G/G в определении риска развития заболевания у детей с хроническим нефритическим синдромом.
Практическая значимость работы: рекомендована в прогнозировании развития хронического нефритического синдрома у детей использовать генотипы АА, AG, GG, полиморфизма ММП-9 (А-8202G) rs 11697325 и генотип ТТ, СС, CT полиморфизма TIMP-2 (С536Т) rs 11551797; разработана эффективная стратегия методики превентивной профилактики, опираясь на генетическую индивидуальность путём оценки полиморфных генов ММП-9 (A-8202G) rs 11697325 ва ТИМП-2 (C536Т) rs 11551797 у детей с хроническим нефритическим синдромом; доказано, что для ранней диагностики и своевременного начала лечения Цистатин С является более точной оценки скорости клубочковой фильтрации (СКФ) у детей с хроническим нефритическим синдромом; предложено, что при оценке хронического нефритического синдрома у детей, изменения полиморфных генов MMP-9 (A-8202G) rs11697325 и его тканевого ингибитора TIMP-2 (C536T) rs 11551797 в качестве важного диагностического и прогностического маркера заболевания.
Достоверность результатов исследования основана на теоретических подходах и методах, использованных в исследовании, методологической точности проведенного исследования, отборе достаточного количества пациентов, современности используемых методов, ранней диагностике хронического нефритического синдрома. У детей на основе взаимодополняющих клинико-лабораторных, инструментальных, генетических и статистических методов исследования и меры, направленные на прогнозирование исхода события, основаны на том, что специфичность мер сопоставляется с международным и местным опытом, а заключение на основании подтверждения полученных результатов компетентными структурами.
Научная и практическая значимость результатов исследования. Научная значимость исследования заключается в выяснении патогенетических механизмов развития хронического нефритического синдрома у детей, симптомокомплексную оценку, определении уровня маркеров воспаления в почечных клубочках, определении генетической слабости клеток в развитии хронизации заболевания, роли генов в развитии данной патологии у детей узбекской популяции и определением клинических особенностей течения заболевания в зависимости от ассоциации полиморфных маркеров генов.
Практическая значимость исследования заключается в обосновании рекомендаций по использованию клеточно-генетических показателей в качестве дополнительных критериев диагностики и прогноза хронического нефритического синдрома, профилактике осложнений за счет совершенствования методов ранней диагностики и прогнозирования хронического нефритического синдрома путем выявления генетических маркеров в модели предлагаемого алгоритма.
Внедрение результатов исследования. На основе научных результатов исследований по использованию молекулярно-генетических тестов для своевременной диагностики хронического нефритического синдрома у детей: разработана и утверждена методическая рекомендация “Роль полиморфных генов матриксной металлопротеиназы и ее генетических ингибиторов в развитии хронического нефритического синдрома у детей” (Министерство здровоохранения от 30.05.2022 справка № 8н-р/554). Данная методическая рекомендация позволила прогнозировать развитие хронического нефритического синдрома у детей и совершенствовать меры профилактического мероприятия; разработана и утверждена на основании научных результатов исследований по ранней диагностике и прогнозированию хронического нефритического синдрома “Динамика клинико-лабораторных показателей при нефритическом синдроме у детей”, (Министерство здровоохранения от 30.05.2022 справка № 8н-р/555). Данная методическая рекомендация позволила оптимизировать диагностику и лечебную тактику при различных формах нефритического синдрома у детей; полученные результаты были внедрены в практическую деятельность здравоохранения, в частности, в Республиканском детском Национальном медицинском центре, в 1-й клинике Самаркандского Государственного медицинского университета, в Самаркандском областном детском многопрофильном медицинском центре (заключения Минздрава №8 н-з/324 от 21 июня 2022 года). Применение полученных результатов на практику позволило снизить частоту рецидивов заболевания у детей, предотвратить осложнения заболевания, улучшить качество жизни больных, диагностировать и предотвратить заболевание.
Апробация результатов исследования. Результаты исследования обсуждались на 3-х международных и 2-х республиканских научно-практических конференциях.
Публикация результатов исследований. По теме диссертации опубликовано 16 научных работ, в том числе 7 статей, 5 из которых опубликованы в республиканских и 2 зарубежных журналах, все они опубликованы в научных изданиях, рекомендованных к публикации основных научных результатов диссертаций ВАК Республики Узбекистан.
Структура и объем диссертации. Диссертации состоит из введения, четырех глав, заключения и списка использованной литературы. Объем диссертации составляет 120 страниц.
-
Микротоковая рефлексотерапия в комплексной медицинской реабилитации пациентов с детским церебральним параличом
НеврологияОрганический дефект головного мозга, лежащий в основе детского церебрального паралича, возникает рано, в период незавершенного процесса формирования основных структур и механизмов головного мозга, что обуславливает сложную сочетанную структуру неврологических и психических нарушений. Степень психических расстройств варьирует от легких нарушений в эмоциональной сфере до выраженного интеллектуального недоразвития. Особенностью психического развития при ДЦП является не только его медленный темп, но и неравномерный характер. В последние годы для коррекции двигательных и координационных нарушений у этой группы больных широко применяется микротоковая рефлексотерапия (МТРТ).
-
METHODS OF CONSERVATIVE TREATMENT OF ACUTE AND CHRONIC RHINITIS, HYPERTROPHIC AND ATROPHIC RHINITISAllergic rhinitis is a disease of the upper respiratory tract, which occurs due to the occurrence of an allergic reaction in the body. This disease is often seasonal (if there is an allergy to pollen). Rhinitis can be acute or chronic.
Современная наука и исследования -
НАРУШЕНИЯ ПИТАНИЯ И ПИЩЕВАЯ ЗАВИСИМОСТЬ: СОВРЕМЕННЫЙ ВЗГЛЯД НА ПРОБЛЕМУРазграничение критериев разграничения понятий «расстройство пищевого поведения» и «пищевая зависимость» является одной из дискуссий в психиатрии и психологии аддиктивного поведения. Современные исследователи выделяют два основных направления разногласий: 1) восприятие пищевой зависимости как зависимости или поведенческой зависимости; 2) отличие пищевой зависимости от устоявшихся расстройств пищевого поведения.
Современная наука и исследования -
Факторы риска и их влияние на непосредственные результаты хирургического лечения неосложненных аневризм брюшной аорты
Каталог авторефератовАктуальность проблемы.Несмотря на большие успехи ангиохирургии, проблема хирургического лечения аневризм брюшной аорты не теряет своей актуальности. Мировая статистика здравоохранения регистрирует неуклонное увеличение заболеваемости аневризмой брюшной аорты (АБА). По данным L.J. Melton с соавт. (1984) и L.К. Bickerstaff с соавт. (1984) в США за 30 лет, начиная с 1951 г., число больных аневризмой брюшной аорты увеличилось в 7 раз. В Англии и Уэльсе по данным F.G. Fowkers с соавт. (1989) за тот же период выявлено 20-ти кратное увеличение аневризм брюшной аорты у мужчин и 11-ти кратное - у женщин. По результатам мультицентровых скрининговых исследований АБА выявлены у 8% обследованных (Е.С. Vourvouri, 2001), причем, в возрастной группе 64-69 лет АБА выявлена у 5,7% обследованных, а в возрасте 75-81 лет - у 8,9% (R.A.P. Skott с соавт., 2001). Подобная тенденция наблюдается и в других странах. Соответственно возрастает и смертность от АБА - разрыв аневризмы в ряде стран входит в десятку наиболее частых причин смерти среди лиц пожилого и старческого возраста (F.A. Lederle с соавт., 1990)
В настоящее время плановая резекция аневризмы стала признанным стандартом радикального лечения больных АБА и количество этих операций неуклонно растет. К примеру, в США ежегодно выполняется около 40 000 резекций АБА ( J.J. Grange с соавт., 1997). В Швеции за период с 1987-89гг. по 1993-95гг. число операций по поводу АБА увеличилось в 5 раз, и в настоящее время выполняется 10 операций на 100 000 населения (A.Hallin с соавт.,2001), хотя это в 1,5 - 2 раза меньше необходимого количества.. Однако, послеоперационная летальность еще достаточно высока и составляет 5-7% (А.В.Покровский с соавт., 1992; Ю.В.Белов с соавт., 1992; В.В.Вахидов с соавт., 1992; A.W. Bradbury с соавт., 1997; A.Hallin с соавт.,2001).
E.W. Steyeberg с соавт. (1995) обобщив данные литературы о 17238 операциях резекции АБА, привел среднюю летальность 6,8%.
Мультицентровые исследования в пяти крупнейших госпиталях Нидерландов выявили, что только 74% больных перенесли резекцию АБА без осложнений; 26% имели те или иные осложнения, причем у 9% наблюдаемые осложнения можно было отнести к тяжелым, а у 4.1% они привели к фатальному исходу (G.J. Akkersdijk с соавт.,1998). Сходные результаты получены и в Канадском кооперативном исследовании (K.W. Johnston с соавт.,1990). Установлено, что особенностью осложнений у большинства больных, явился их системный характер (L.L.Lau с соавт., 2001) Течение послеоперационного периода чаще всего осложняют кардиальные, респираторные, почечные, цереброваскулярные, а также осложнения, связанные с тромбозами и кровотечениями ( W.E.Lloyd с соавт., 1996; R.D. Sayers с соавт., 1997; J.D. Blankenstein с соавт.,1998; R. Ayari с соавт., 2001)
Бесспорное лидерство, без сомнения, принадлежит кардиальным осложнениям, частота которых колеблется от 10% до 20%. Причем, в общей летальности, кардиальным осложнениям принадлежит 50-70%. Цереброваскулярные осложнения, хотя и нередки, составляют не более 1-1.5%, однако летальность при них достигает 40%. Осложнения, связанные с тромбозами и кровотечениями в периоперационном периоде, достигают 2-5% (M.M.Reigel с соавт., 1987; K.W.Johnson с соавт., 1990; Н.Franklin с соавт., 1993; A.A.Milne с соавт., 1994)
Конечно, большое количество осложнений после резекций аневризм брюшной аорты обусловлено исходной тяжестью состояния пациентов, однако, практически значимую роль играют многие нерешенные тактические и технические вопросы подготовки пациентов к операции, этапность выполнения при сочетанных поражениях нескольких сосудистых бассейнов. Не менее значимо адекватное ведение самой операции и ближайшего послеоперационного периода, учитывающего возможность развития таких грозных осложнений как тромбозы и эмболии, мозговая и кардиальная смерть. До сих пор нет единого комплексного анализа результатов лечения неосложненных аневризм брюшной аорты и, соответственно, рекомендаций по профилактике возможных осложнений.
Все это и определило наши цель и задачи исследования.
Целью исследования является улучшение результатов хирургического лечения АБА путем разработки эффективной системы определения основных факторов риска оперативного лечения и оптимальной хирургической тактики, позволяющей предупредить возможные осложнения.
Научная новизна.Впервые проведен комплексный анализ показаний и противопоказаний к хирургическому лечению аневризм брюшной аорты
Выявлена наиболее значимая сопутствующая патология, способная во время вмешательства и в ближайшем послеоперационном периоде привести к грозным осложнениям и летальности. Предложены адекватные меры их профилактики и лечения.
Разработан алгоритм тактики хирургического лечения больных с сочетанной патологией коронарных артерий и поражением ветвей дуги аорты
Впервые изучено состояние системы гемостаза на всех этапах реконструктивной операции на брюшной аорте, начиная от кожного разреза до ушивания раны.
Выводы:
1. Предлагаемая оригинальная классификация АБА, основанная на взаимной зависимости от этиологии заболевания, локализации, сопутствующих заболеваний, клиники и её течения, позволяет определить стратегию ранней диагностики, оценить наиболее значимые факторы риска, этапность вмешательства при сочетанных поражениях сопредельных и отдаленных сосудистых бассейнов и, в конечном итоге, определить пути снижения осложнений и летальности у больных с АБА.
2. Наиболее информативными методами диагностики АБА являются дуплексное сканирование и компьютерная томография. Возможностей неинвазивной диагностики достаточно для установления размеров аневризмы, ее отношения к почечным артериям, а также выяснения состояния висцеральных ветвей и бифуркации аорты. Брюшная аортография показана больным с сопутствующей артериальной гипертензией для выявления состояния почечных артерий.
3. Достоверными факторами риска у этих больных являются ишемическая болезнь сердца (44,1%), артериальная гипертензия (49%), расстройства гемостаза ( практически у 100% ).
4. Ведущим сопутствующим заболеванием в развитии послеоперационных осложнений является ишемическая болезнь сердца. Ее долевое участие при аневризмах брюшной аорты составляет 40%. Послеоперационные кардиальные осложнения достигают 14,9%. Диагностика ишемической болезни сердца должна строиться на этапном выявлении поражении коронарного русла и его функционально-компенсаторных способностей.
5. Основными осложнениями послеоперационного периода после резекций АБА является острая сердечная недостаточность (14,9%), нарушения мозгового кровообращения (1,5%), острая почечная недостаточность (3,33%).
6. При выявлений у больных с АБА значимого поражения коронарного сосудистого русла принципиальным является решение вопроса этапности вмешательства. При 3-4 функциональных классах недостаточности кровообращения, появлении новых зон гипо- или акинезии, снижении фракции выброса ниже 40%, первым этапом необходимо выполнение операции реваскуляризации миокарда
7. Пр и сочетанном поражении брахиоцефальных сосудов у больных с АБА целесообразна оценка состояния мозгового кровотока. При наличии стеноза ВСА на 70% и более, наличии эмбологенной бляшки, двухстороннем гемодинамически значимом стенозе необходимо первым этапом производить вмешательство на сонных артериях .
8. Одним из наиболее сложных проблем реконструктивных операций при АБА являются сопредельное поражение почечных и висцеральных ветвей брюшной аорты. Принципиальным является их одномоментная реконструкция. Виды реконструкции этих ветвей должны быть вариабельными в зависимости от объема и протяженности патологического процесса.
9. У больных с аневризматическим поражением брюшной аорты исходно всегда имеются существенные нарушения системы гемостаза. У 30% больных с окклюзирующими заболеваниями аорты и ее ветвей в дооперационном периоде повышена активность тромбоцитарно-сосудистого звена гемостаза, снижена антитромботическая способность эндотелия сосудистой стенки и нарушены реологические свойства крови. У больных с аневризматическим поражением брюшной аорты отмечена активация фибринолиза .
10. Во время операции, по поводу аневризматического поражения брюшной аорты, после пуска кровотока уровень плазминогена повышается дополнительно на 30%, что является фактором риска геморрагических осложнений в периоперационном периоде. На 1-3 сутки после операции происходит значительное снижение антикоагулянтного потенциала крови -антитромбина-Ш на 25-27%, протеина С на 23-25%. Данный период является наиболее опасным в плане развития тромбогеморрагических осложнений.
11. При использовании стандартного гепарина во время операции происходит потребление антитромбина-Ш на 30-45 % и повышение агрегации тромбоцитов на 10%, что является угрожающим состоянием для возникновения тромбоза глубоких вен нижних конечностей с последующей ТЭЛА. При использовании фраксипарина во время реконструктивных сосудистых операций потребления антитромбина-Ш и повышения агрегации тромбоцитов не происходит, протромбиновое время, активированное частичное тромбопластиновое время, тромбиновое время удлиняются незначительно, что свидетельствует о целесообразности использовании его для профилактики тромбогеморрагических осложнений.
12. Применение предложенных нами методов диагностики по выявлению основных факторов риска во время операции и в ближайшим послеоперационном периоде, использование алгоритма этапности и объема вмешательства позволили существенно снизить количество грозных осложнений, при этом летальность уменьшилась в 4 раза, а число нефатальных осложнений - в 1,5 раза. -
Особенности церебральной венозной гемодинамики при острых нарушениях мозгового кровообращения
Каталог монографийКардиоваскулярная патология и острые нарушения мозгового кровообращения (ОНМК) стоят на первом и втором месте соответственно, как причины летальности в структуре общей смертности населения. В связи с этим, интерес к вопросам нарушений мозгового кровотока не ослабевает во всем мире, рассматриваются все новые аспекты этой проблемы. ОНМК широко распространенная в мире патология и по данным ВОЗ «… от сосудистых заболеваний головного мозга в мире ежегодно умирают около 17,5 млн. человек, что составляет 30% смертности от всех заболеваний...». Тяжелейшей формой сосудистой патологии головного мозга является инсульт. В Европейских странах летальность при ОНМК варьирует от 63,5 до 273,4 человек на 100000 населения в год. Около 85–88% церебральных инсультов имеют ишемический характер. Ишемический инсульт в развитых странах занимает первое место в качестве причин стойкой утраты трудоспособности. Двигательные нарушения различной степени тяжести являются наиболее частыми и тяжелыми последствиями инсультов.
-
МЕХАНИЗМЫ РАЗВИТИЯ НАРУШЕНИЯ СОЗНАНИЯ У ПАЦИЕНТОВ С ЧЕРЕПНО-МОЗГОВОЙ ТРАВМОЙАктуальность: Неэффективность существующих способов лечения нарушения сознания травматической этиологии указывает на то, что механизмы развития нарушение сознание у пациентов с ЧМТ еще не выяснены. Значит определение механизмов развития нарушение сознание у пациентов с ЧМТ является актуальной проблемой современной медицины. Цель: изучение механизмов развития нарушение сознание у пациентов с ЧМТ. Материалы и методы: тщательные клинико-неврологические, лабораторные (ранние скрининговые маркеры комы: лейкоцитоз, гипергликемия и ацидоз), ЭКГ, краниографические, Эхо ЭС, ЭЭГ, ТКДГ и МСКТ головного мозга проведены у 124 пациентов (80 муж. 54 жен) с различной формой ЧМТ. Сотрясение головного мозга 25 (20%) пациентов, ушибы головного мозга легкой степени 17 (14%) пациентов, средней тяжести 31 (25%) пациента, тяжелой степени 53 (49%) пациентов, со сдавлением головного мозга 23 (18,5%) пациентов. Результаты: у пациентов с сотрясением головного мозга отмечалось кратковременная потеря сознания в момент получения травмы. Сознание по шкале Глазго 15 баллов. У пациентов с ушибом головного мозга: а) легкой степени у 7 (6%) пациентов отмечалось умеренное еглушение (13-14 баллов), а у остальных пациентов нарушения сознания не было (15 баллов). Эхо-энцефолографически, на ТДКГ и МСКТ отмечались признаки умеренной ВЧГ и умеренное уменьшение мозгового кровотока. А у пациентов с ушибом головного мозга средней тяжести отмечались: у 22 (18%) пациентов отмечалось глубокое оглушение (12-13 баллов), а у остальных 9 (7%) пациентов отмечался сопор (9-12 баллов). Результаты дополнительных методов исследования показали, что у всех пациентов отмечались признаки повышения ВЧГ с заметным снижением мозгового кровотока, с развитием ацидоза и повышением остаточной окисляемости цереброспинальной жидкости. У 42 (34%) пациентов с тяжелым ушибом головного мозга сознание было сопорозное (9-12 баллов), у 21 (17%) пациента отмечалась умеренная (7-8 баллов), а у остальных 20 (12%) пациентов отмечалась глубокая кома (4-7 баллов). У 7 (6%) пациентов с тяжелым ушибом головного мозга отмечались признаки резкого повышения внутричерепного давления, отека головного мозга и глубокое снижение или прекращение мозгового кровотока и депрессия внутриклеточного энергосинтеза. Аналогичные результаты были получены у пациентов со сдавлением головного мозга (23 пациентов). Заключение: сопоставительный анализ собственных и литературных данных позволяет сделать следующие выводы: - основным молекулярным механизмом угнетения сознания является депрессия внутриклеточного энергосинтеза (АТФ), развщаяся вследствие ишемическо-гипоксического каскада. степень выраженности угнетения сознания пропорциональна к интенсивности снижения внутриклеточного энергосинтеза.
Журнал стоматологии и краниофациальных исследований -
Результаты нейропсихологического исследования больных с хронической недостаточностью мозгового кровообращения и гипотиреозомОдним из значимых факторов риска цереброваскулярных заболеваний являются эндокринопатии. Обследовано 120 больных хронической недостаточностью мозгового кровообращения (ХНМК), страдающих гипотиреозом. По результатам нейропсихологического исследования выявлено, что ХНМК при гипотиреозе протекает с более выраженными когнитивными расстройствами (память, праксис, гнозис), они сочетаются с выраженными эмоционально-волевыми расстройствами в виде астенических, тревожных и депрессивных расстройств.
Журнал проблемы биологии и медицины -
Результаты применения внутривенной озонотерапии у пациентов с хронической ишемией головного мозгаХроническая ишемия головного мозга (ХИМ) - состояние, проявляющееся прогрессирующим многоочаговым нарушением функции головного мозга, обусловленным недостаточностью мозгового кровообращения. В статье дано обоснование применения внутривенной озонотерапии в комплексном лечении больных с ГИМ на разных стадиях заболевания, изучение динамики изменений, возникающих при применении озонотерапии.
Журнал проблемы биологии и медицины -
ВЛИЯНИЕ ХРОНИЧЕСКОЙ ИШЕМИИ МОЗГА НА ФУНКЦИОНАЛЬНОЕ СОСТОЯНИЕ СЛИЗИСТОЙ ОБОЛОЧКИ ПОЛОСТИ РТАДанная статья посвящена изучению роли хронической ишемии мозга как возможного дополнительного фактора риска воспаления слизистой оболочки полости рта (СОПР). Были исследованы больные с нарушениями мозгового кровообращения, обусловленного атеросклерозом мозговых сосудов. Выявлено. что системное иммунное воспаление, наблюдаемое при ишемии мозга, играет важную роль в генезе развития воспаления в СОПР. Об этом свидетельствует повышение уровня провоспалительных цитокинов. наряду с увеличением нейроспецифического белка и фермента, которое является одним из пусковых механизмов воспаления СОПР на фоне хронической ишемии мозга.
Стоматология -
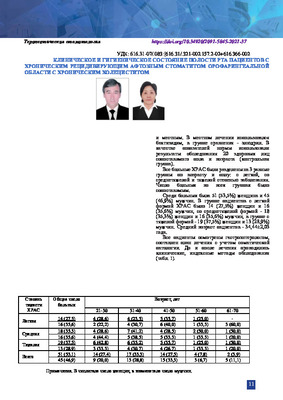
КЛИНИЧЕСКОЕ И ГИГИЕНИЧЕСКОЕ СОСТОЯНИЕ ПОЛОСТИ РТА ПАЦИЕНТОВ С ХРОНИЧЕСКИМ РЕЦИДИВИРУЮЩИМ АФТОЗНЫМ СТОМАТИТОМ ОРОФАРИНГЕАЛЬНОЙ ОБЛАСТИ С ХРОНИЧЕСКИМ ХОЛЕЦИСТИТОМОценка клинического и гигиенического состояния полости рта у больных с ХРАС орофарингеальной области при хроническим холецистите. Материал и методы: обследованы 96 больных ХРАС орофарингеальной области с хроническим холециститом, из них 54 - основная группа. 42 - группа сравнения. Все больные ХРАС были разделены на 3 равные группы по возрасту и полу: с легкой степенью, со среднетяжелой и тяжелой степенью заболевания. Результаты: больные ХРАС орофарингеальной области при хроническом холецистите предъявляли жалобы на боль, жжение и дискомфорт. К 10-му дню после комплексного лечения уровень гигиены оценивался как «удовлетворительный», к 30-му дню и до конца сроков наблюдения ГИ (OHI-s) - как хороший. У пациентов основной группы с легкой формой ХРАС жжение уменьшалось на 3.5=0.75 дня. со среднетяжелой формой - на 5.6=0.01 дня. с тяжелой формой - на 7,51=0.1 дня. Выводы: оценка клинического и гигиенического состояния полости рта у больных ХРАС орофарингеальной области при хроническим холецистите поможет выбрать наиболее эффективную схему лечения.
Стоматология -
ЗАЩИТНАЯ СИСТЕМА СЛИЗИСТОЙ ОБОЛОЧКИ ПОЛОСТИ РТА ПРИ ХРОНИЧЕСКОМ РЕЦИДИВИРУЮЩЕМ АФТОЗНОМ СТОМАТИТЕ НА ФОНЕ ХРОНИЧЕСКОГО ХОЛЕЦИСТИТАКлиническое обследование больных начинали с выяснения жалоб и сбора анамнеза: давность заболевания, провоцирующие факторы, проводимое лечение, периодичность обострений, длительность ремиссий. Проводили оценивание слизистой оболочки полости рта (СОПР) по наличию элементов поражения, их количеству, локализации, выраженности воспаления, состоянию краев элементов и их размеров. Нами проведено изучение количественного и качественного состава микроорганизмов, взятой из ротовой жидкости, затем чашки Петри помещались в термостат на 24-48 часов при температуре 370С. По истечение инкубации производили подсчет выросших колонии Ig КОЕ /см2, у выросших колоний изучали морфологию, культуральные, тинкторильныс и биохимические свойства, тем самым устанавливали вид микроба.
Медицина и инновации -
Особенности клинического течения острого инфаркта миокарда у больных молодого возраста
Журнал вестник врачаОбследовано 45 пациентов молодого возраста, перенесших ОКС, выделено три периода психических
расстройств: острый, подострый и отдаленных последствий. Установлено, что у 75,6% пациентов развивалось
состояние психический дезадаптации различной степени выраженности. В 47.1% случаев психические нарушения
протекали в виде психогенно и соматогенно обусловленных расстройств донозологического уровня. Среди
клинически оформленных форм преобладали расстройства депрессивного спектра (нозогенные реакции и
состояния). Показаны клинико-психопатологические особенности этих нарушений и необходимость комплексной
терапии в условиях кардиологического стационара. Ключевые слова: острый инфаркт миокарда, психические
нарушения, расстройства депрессивного спектра -
Особенности наркотической зависимости и фазовых депрессивных расстройств при дистимических расстройствах
Журнал биомедицины и практикиВажность диагностики аффективных расстройств и дифференциация их вариантов у больных наркотической зависимостью очевидны. Они позволяют в короткое время подобрать наиболее рациональную терапию для купирования симптомов, в противном случае тормозящих лечебный процесс, попытки проводить терапию без устранения у пациентов аффективной патологии любой степени выраженности обычно безрезультатны. Среди пациентов с фазным депрессивным расстройством преобладают легкие и умеренные депрессивные эпизоды в виде униполярного настроения, рецидивирующего или биполярного расстройства, которые являются феноменологически нормальными или паническими субдепрессиями, сезонными депрессиями, наблюдаемыми с потерей активности, агриппными расстройствами и включенными в апатию. Продолжительность этих случаев может составлять от нескольких недель до нескольких месяцев. Мотивация к применению препаратов согласуется с желанием улучшить психическое состояние пациентов